2021年5月2日,國際學術期刊Advanced Science在線發表中國科學院上海營養與健康研究所王瑩和時玉舫研究組題為“Steroids Enable Mesenchymal Stromal Cells to Promote CD8+ T Cell Proliferation via VEGF-C”的研究成果,發現并揭示糖皮質激素促進間充質干細胞(mesenchymal stem/stromal cells, MSCs)表達血管內皮生長因子-C(vascular endothelial growth factor-C, VEGF-C),干擾MSCs對急性移植物抗宿主(acute graft versus host, aGvHD)治療作用的新分子、新機制。
MSCs在多種炎癥性疾病和自身免疫病中的應用探索始于其免疫調節特性的發現。2004年,MSCs成功治療1例激素和環孢霉素抵抗的難治性aGvHD兒童患者標志著MSCs臨床應用的開端。2008年,Katherina Leblanc團隊在MSCs治療難治性aGvHD病人的II期臨床試驗取得較好治療效果。然而,由Prochymal公司領銜的MSCs藥物對aGvHD治療作用的臨床試驗卻以失敗告終。因此,探究MSCs對于aGvHD治療的有效性,以及闡明何種因素及機制影響MSCs的免疫抑制作用,對于應用MSCs有效治療aGvHD具有重要意義。本項目團隊前期研究發現,MSCs免疫抑制功能的執行依賴于炎癥因子(IFN-γ、TNF-α/IL-1)的刺激(Cell Stem Cell, 2008)。并且,炎癥因子的種類和濃度的差異決定MSCs免疫調節的可塑性(Nature Immunology, 2014),影響MSCs對炎癥性疾病的治療效果。例如,IL-17增強MSCs的免疫抑制功能,提高MSCs對肝損傷的治療作用(Cell Death and Differentiation, 2014),然而,糖皮質激素破壞MSCs的免疫抑制功能,執行相反的作用(Cell Death and Disease, 2014)。
糖皮質激素是aGvHD患者的一線治療藥物,但是對難治性aGVHD患者來說,治療效果不佳,且容易產生耐受,長期致死率高達90%。為了研究糖皮質激素和MSCs對aGVHD治療的影響,本項研究通過構建aGvHD小鼠模型,分析了地塞米松(dexamethasone, Dex)、MSCs以及二者聯合應用對aGvHD的影響。研究發現,Dex和MSCs單獨使用時均表現出明顯的治療效果。但是,二者的聯合應用非但不能緩解aGvHD,反而加重其進展。通過體外實驗模擬和解析MSCs、Dex對T細胞活化和增殖的影響,研究明確Dex和MSCs的聯合應用顯著促進CD8+ T細胞增殖。這種對CD8+ T細胞的促進作用不僅與Dex削弱MSCs中誘導型一氧化氮合成酶的表達有關,更重要的是,Dex可以誘導MSCs分泌VEGF-C,并與TNF-α協同作用提高其表達水平。VEGF-C單獨使用可以顯著促進CD8+ T細胞增殖,加重aGvHD和累及器官的炎癥反應。利用CD8CreVEGFR3fl/fl條件性基因敲除小鼠及其來源CD8+ T細胞,研究發現并明確VEGFR3是介導VEGF-C促進CD8+ T細胞的活化和增殖的主要受體。VEGF-C通過激活VEGFR3及其下游PI3K-AKT-CyclinD1信號通路,調控CD8+ T細胞的活化和增殖,最終加重aGvHD進展。這些研究結果表明,糖皮質激素和MSCs二者聯合使用加重aGvHD,而靶向性抑制VEGFR3的下游信號可以改善二者聯合應用的不良效應。這一發現不僅拓展了我們對于MSCs免疫調節特性的認識,提供了MSCs治療aGvHD的新視角和新理解,同時也為合理考量MSCs在炎癥性疾病和自身免疫病治療中的應用提供了新的理論基礎。
中國科學院上海營養與健康研究所博士畢業生甘雨潤和在讀博士生張濤為本研究論文共同第一作者,王瑩研究員和時玉舫研究員為共同通訊作者。本項研究得到了蘇州大學何雪峰教授、周飛教授、何玉龍教授、甘建和教授,上海交通大學同仁醫院盛慧明教授以及德國明斯特大學Lydia Sorokin教授的合作支持。本項研究得到了國家重點研發計劃、中國科學院戰略性先導專項、國家自然科學基金委等項目資助。同時,感謝上海營養與健康研究所公共技術平臺以及動物平臺的支持。
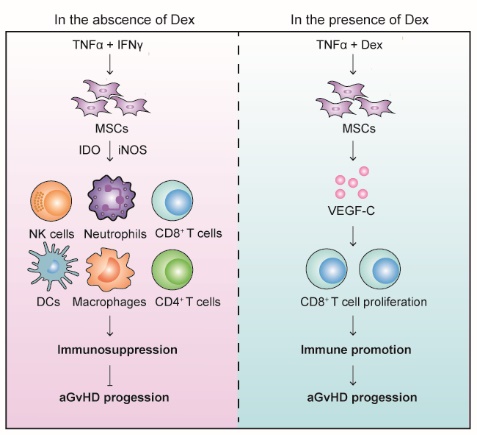
圖:地塞米松促進MSCs表達VEGF-C加重aGvHD
文章鏈接:https://onlinelibrary.wiley.com/doi/full/10.1002/advs.202003712